当前,包括临床、内镜、影像学、病理学、生化检查在内的多学科综合治疗(MDT)已成为炎症性肠病(IBD)诊疗的新模式。影像学检查在 IBD 诊断与鉴别诊断、疗效评估及发现内外科临床问题中起到关键性的作用。由于 IBD 的表现可呈多样性,经常出现同病异影、异病同影的情况,因此, IBD 的影像学诊断及鉴别诊断尤为重要。只有对患者进行精准的诊断,才能对 IBD 进行有效的治疗。
「炎症性肠病时间」第 6 期,中山大学附属第六医院放射科主任周智洋教授详细讲解了「影像学在炎症性肠病诊断及鉴别诊断中的应用」
Q: IBD 的关键影像技术有哪些?
IBD 包括溃疡性结肠炎(UC)和克罗恩病(CD)两类,其常用的影像学检查方法包括 CT、磁共振(MR)、X 线、超声等。
表 常用的影像学检查方法的优缺点
影像学检查方法 | 优点 | 缺点 |
X 线造影 | 可发现肠道小溃疡及肠道蠕动 | 影像重叠、辐射、对肠壁外病灶显示不佳 |
超声 | 无辐射、经济、便捷 | 操作者依赖、图像视野较小、超声内镜不耐受 |
CT | 诊断准确率高、分辨率好、扫描速度快、可准确显示并发症及腔外病变 | 电离辐射、患者可能对造影剂过敏等 |
MR | 诊断准确率高、软组织分辨率好、无辐射、可进行功能成像 | 扫描时间长、易产生伪影、空间分辨率不足 |
当前,诊断 UC 的常见影像学技术包括 X 线、超声、CT 小肠造影(CTE)、CTC(CT 大肠造影)、磁共振小肠造影(MRE)、MRE(磁共振大肠造影)等;CD 常用的影像学检查方法则有 X 线、CTE、MRE、超声等,对于克罗恩病肛管病变,首选肛管 MRI 进行影像学检查。
Q:IBD 影像学诊断术前准备要点有哪些?
作为评估小肠炎症性病变的一线影像学检查,CTE/MRE 检查对明确 IBD 病变部位和范围、了解有无并发症、评估疗效、监测活动性及治疗后随访有着重要的作用,是 IBD 影像学诊断的两项关键技术。
患者行 CTE/MRE 检查前 2-3 天应清淡饮食,检查前应禁食 6-8 小时,对患者也可以不清肠、不灌肠;检查前 40-60 min,患者口服对比剂(如 2.5% 的甘露醇溶液)共 2000 ml,扫描前 10-15 min 对患者肌注低张力药物(如山莨菪碱 20 mg)。
肛管 MRI 对克罗恩病肛周病变诊断准确率高,是其一线的检查手段。对患者行肛管 MRI 的检查一般无须特殊准备,要做到「三不」,即「不要喝、不清肠、不灌肠」。对患者无须做临床干预,尤其叮嘱病人不要将脓液挤压干净后再来检查。对于部分肛周脓肿疼痛明显的患者,需给予镇痛治疗。
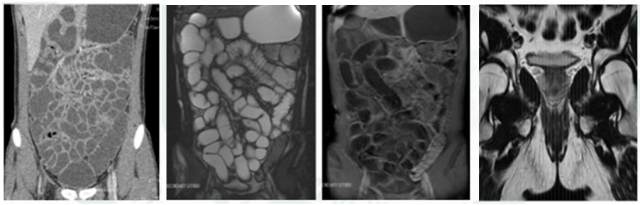
图 1 CTE、 MRE:亮腔技术 、MRE:黑腔技术、肛管 MRI
Q: IBD 的诊断及鉴别诊断有哪些要点?
CD 的主要影像学表现包括节段性肠壁增厚、肠壁强化、溃疡与息肉样增生、肠管变形、梳样征、脂肪爬行征和肛管病变等。其主要并发症包括肠管狭窄、肠瘘、瘘管及脓肿等。与非 CD 肛瘘相比,CD 肛瘘多为复杂性肛瘘。
肛管影像学检查在发现肛周病变及鉴别病变是否为瘘管性等方面意义重大。此外,临床上 CD 应与结核、UC 及淋巴瘤等疾病进行鉴别诊断。
UC 诊断的主要依据包括 CTE 检查出现结肠肝曲、升结肠、横结肠、降结肠、乙状结肠肠壁持续性增厚等症状;CTC 及仿真内窥镜检查发现全结肠弥漫性增厚,铅管征等症状;MRC 检查发现全结肠持续性增厚、结肠袋消失及铅管样改变等症状。
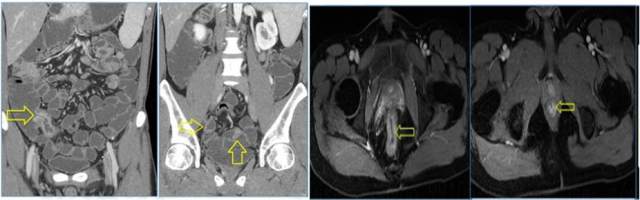
图 2 CD 瘘管性及非瘘管性肛周病变
Q: 如何用影像学检查进行 IBD 疗效评价?
影像学检查对 IBD 疗效进行评估是当前的研究热点,评价包括形态学评估及定量评估两部分。形态学评估包括病变范围、系膜改变、肠壁强化、并发症及肛周病变等,但该评估方法存在着炎症和纤维化共存,强化方式有重叠及区分强化方式主观性强等局限性。而弥散加权成像、磁化传递成像及动态对比增强等技术的出现,使得定量评估(包括磁共振活动性指数、Harvey-Bradshaw 指数等)成为了可能,对患者 IBD 疗效的评估意义重大。
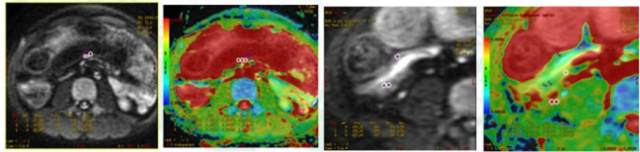
图 3. 正常肠壁及炎性狭窄的影像学定量评估
Q: 小肠疾病患者该首选 CTE 还是 MRE?
Q: IBD 进行影像学检查的禁忌症有哪些?
Q: IBD 诊断可否完全依赖影像学检查?
Q: CTE 和 MRE 还有哪些需要改进的地方?
欲知上述问题答案,扫描下方二维码,关注后→
回复「周智洋」即可观看周智洋教授的精彩直播课程;
回复「加群」加智汇君为好友,进入「丁香智汇 IBD 学习小组」,获得 IBD 课程第一手资料。

