炎症性肠病(IBD)是一种病因尚不十分清楚的慢性非特异性肠道炎症性疾病,IBD 特别是克罗恩病(CD)多在青少年期起病,约 20%~25% 的 IBD 患者在儿童期就被诊断。在诊治儿童 IBD 的过程中,其面临的困难较成人更多,因此,准确识别儿童 IBD 的临床特点意义重大。
「炎症性肠病时间」第 7 期,吉林大学第一医院小儿消化科副主任王丽波医师详细讲解了「儿童炎症性肠病的临床特点」。
Q: 儿童 IBD 有哪些特征?
儿童 IBD 可分为溃疡性结肠炎(UC)、克罗恩病(CD)及未分类 IBD(IBD-U)三类,UC 是一种慢性非特异性结肠炎症,CD 则是一种慢性肉芽肿性炎症,而对那些有确切的 IBD 表现,肠道炎症局限于结肠,经全面检查仍不能区分 CD 或者 UC,则定义为 IBD-U。儿童 IBD 尤其是儿童 CD 的发生率在世界范围内是逐渐增长的,有研究显示儿童中 CD 的发病率已达 58 例/10 万-人。
Q: 儿童 IBD 的发病机理是什么?
IBD 的发病与环境因素、感染因素、遗传因素及异常的免疫反应密切相关,其发病机制虽未完全明确,但普遍认为 IBD 是携带遗传易感基因并在环境因素诱导及肠道菌群参与下,自身免疫功能紊乱所导致的一种非特异性炎症性疾病。全基因组关联分析证实有 163 个遗传易感位点与 IBD 相关,其中约有 2/3 的位点是 CD 与 UC 共有,CD 和 UC 则分别有 30 和 23 个易感基因,上述基因也已逐渐被一线临床医生所熟知。
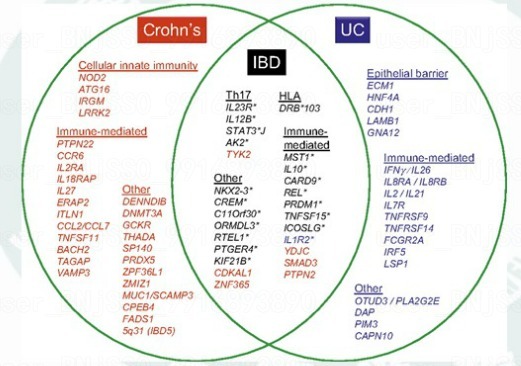
图 1 IBD 的易感遗传位点
Q: 儿童 IBD 的临床表现有哪些?
儿童 IBD 的临床表现与成年人类似,包括腹痛、腹泻、便血及肠外表现等,腹痛以脐周或右腹股沟区为主,多数呈阵发性、痉挛性疼痛,常与进食有关,部位不固定;腹泻是 UC 最常见的临床表现,患者大便的性状多为脓血便或血便; UC 患者多表现为脓血便,而 CD 患者多表现为黑便。
肠外症状主要为口腔溃疡、关节炎、结节性红斑、坏疽型脓皮病等。此外,儿童 IBD 患者还可伴有发热、精神萎靡及疲劳感、食欲下降、恶心及呕吐、体重下降等其它症状。
与成人 IBD 相比,儿童 IBD 的遗传因素影响更大,较成人更容易复发,且病变范围更广,程度更为严重,病程更长、并发症及手术治疗概率也更高;儿童 IBD 的高发年龄为青少年,为生长发育的关键时期;且儿童心智发育尚未成熟,易发生心理疾病。
Q: 儿童 IBD 的分型有哪些特点?
IBD 的内镜下分型包括维也纳分型、蒙特利尔分型和巴黎分型三种,目前在临床上得到广泛应用的是巴黎分型。巴黎分型在遵守「蒙特利尔」分类框架的基础上,充分表现了包括部位、行为及生长障碍等儿科疾病表型的动态特性。
此外,在儿童 IBD 发病年龄的问题上,蒙特利尔分型将 IBD 发病年龄小于 16 岁定义为 A1 型,而巴黎分型将儿童 IBD 细分为早发型(A1a 型)和迟发型(A1b 型)两大类。早发型 IBD 是指诊断为 IBD 时年龄<10 岁,其占儿童 IBD 患者的 4%~10%,并将诊断为 IBD 时年龄 0-6 岁定义为极早发型 IBD。极早发型 IBD 具有自身的特征,常表现为全结肠病变,多由单基因突变致病,且多需外科手术干预,传统药物治疗效果不佳,其中 IL-10 轴基因缺陷患儿可通过骨髓移植达到治愈。年龄为 6-17 岁的 IBD 患者的临床特征与成人则基本相似。
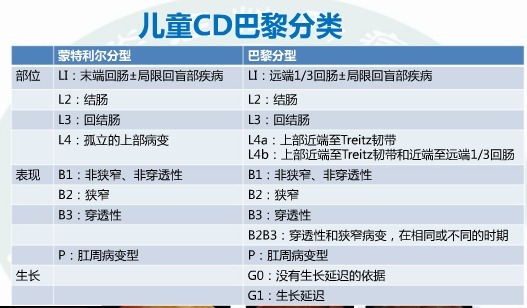
图 2. 儿童 CD 与 UC 蒙特利尔与巴黎分型的比较
Q: 儿童 IBD 的治疗有哪些要点?
内镜是诊断儿童 IBD 最准确的方法,但儿童 IBD 患者的内镜表现与成人患者有所不同。成人 IBD 内镜表现为从直肠向上连续性的病变,但在儿童 UC 患者中,可出现直肠赦免、短病程、盲肠斑块、上消化道累及等不典型表现,儿童 CD 患者也可表现为水肿、红斑、颗粒样改变、脓性分泌物等不典型表现。在 IBD 的鉴别诊断中,需要特别注意的是与过敏性疾病及伴有肠道炎症的原发性免疫缺陷病。
儿童 IBD 的治疗有着诱导及维持临床缓解、防治并发症、改善患者生存质量、获得并维持黏膜愈合、促进生长发育等五大目标,其治疗措施包括营养、生物制剂、激素、免疫抑制剂、生物制剂等五大方面。

图 3. 儿童 CD 与 UC 的内镜表现
Q: 儿童 IBD 的预后如何?
Q: 诊断儿童 IBD 的方法有哪些?
Q: 能否只用无创的方式诊断儿童 IBD?
Q: 抗生素暴露是否会会增加 IBD 的风险?
欲知上述问题答案,请扫描下方二维码关注「丁香智汇」微信公众号,
回复「王丽波」观看王丽波教授的精彩直播~

