引言
我国甲状腺癌发病率的年度变化百分比(APC)以每年 20.1% 的速度急剧增长,但是甲状腺癌死亡率 APC 的增长仅 1.6%,符合肿瘤学界提出的「过度诊断」定义,2018 年发表在 NEJM 中的数据显示,对于 < 2 cm 甲状腺微小癌,80% 的患者接受全切治疗,然而无论是甲状腺全切除还是单叶切除,甲状腺癌的 25 年死亡率均为 2% 。
在第十七次全国内分泌学学术会议暨第十届华夏内分泌大会上,中国医科大学内分泌研究所所长滕卫平教授提出甲状腺微小癌的过度诊断与治疗已成为全球医学界需要共同面对的问题。
近年来,甲状腺微小乳头状癌(PTMC)在甲状腺癌中所占比重逐渐上升,其诊治热点与争议日益凸显。来自南京中医药大学附属中西医结合医院的刘超教授,浙江省肿瘤医院的葛明华教授和中国人民解放军总医院的罗渝昆教授围绕 PTMC 诊断与治疗方式选择的话题展开讨论,向与会专家传递了 PTMC 诊治的中国新声音。
刘超教授:低危 PTMC,应首先推荐积极监控

图 1 刘超教授
早在 1993 年,日本 Kuma 医院的 Miyauchi 教授提出对 Kuma 医院的低危 PTMC 不立即手术的观察性研究,后来被称为积极监控 (AS)。为什么可以这样做呢? 刘超教授认为,PTMC 虽然发病率高,但肿瘤相关死亡率与复发率均较低,大部分 PTMC 在随访中并无显著临床进展。
研究数据表明,甲状腺乳头状癌(PTC)可以先观察,出现肿瘤增大或淋巴结转移时再考虑手术为时不晚,甚至 PTMC 延迟 18 个月后手术并不影响患者预后。同时,PTC 不手术而进行观察可帮助患者避免喉返神经的损伤和永久性甲旁减,无需甲状腺激素治疗,也不影响患者的外观。
根据中国《甲状腺微小乳头状癌诊断与治疗专家共识 2016 版》,满足以下条件的患者可建议密切观察:
1、非病理学高危亚型;
2、肿瘤直径 ≤ 5 mm;
3、肿瘤不靠近甲状腺被膜且无周围组织侵犯;
4、无淋巴结或远处转移证据;
5、无甲状腺癌家族史;
6、无青少年或童年时期颈部放射暴露史;
7、患者心理压力不大,能积极配合
AS 的规范管理十分必要,刘超教授向大家介绍了 Kuma 医院建议的低危 PTMC 管理流程,对于低危的 PTMC,应首先推荐 AS。
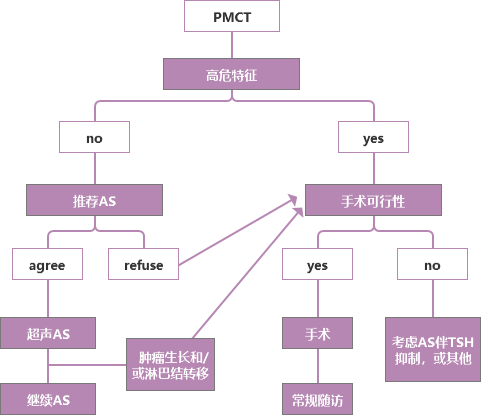
图 2
在美国甲状腺癌协会(ATA)提出的甲状腺癌复发风险模型中,PTMC 一般都是低危,可采用 AS 的策略,但目前仍有部分医生选择全切或近全切,导致过度治疗,这一点值得我们思考与关注。
葛明华教授:PTMC 延期手术干预或可行,并坚持 PTMC 尽可能进行腺叶切除

图 3 葛明华教授
浙江省肿瘤医院头颈外科的葛明华教授从外科医生的视角出发,对 PTMC 是否可以延期手术干预与 PTMC 是否需要全甲状腺手术切除两个问题进行梳理,解答了临床医生的治疗疑点。
根据目前进行的低危 PTMC 积极监测的可行性研究,不可否认的是部分低危甲状腺癌可以较长期稳定,延期干预或可行,中国大陆应该尽快开展多中心的临床研究为中国人群提供参考。
2015 ATA 指南提出,对于甲状腺癌,通常推荐手术治疗,但对于部分患者(非常低危、由于并存病致手术风险高、预期寿命短、伴有需优于甲状腺手术处理的疾病),积极随访是可替代的选择。
2016 年版的中国《甲状腺微小乳头状癌诊断与治疗专家共识》也对此做出了规定。葛明华教授认为,部分 PTMC 延期手术干预或可行,相关标准参照中国专家共识更安全。
肿瘤外科的发展趋势是较小的手术可以获得同等或更好的治疗,原发灶手术方式的治疗观念也从器官切除到器官保留,更加注重功能的保护。2000 年 ~ 2012 年的浙江省疾控中心数据表明,甲状腺癌的 5 年生存率为 92% 。鉴于此,预后如此优异的甲状腺癌为何不能保留功能呢?
甲状腺癌全切的重要理论依据是多病灶理论,但一项来自 6 个国家 11 个中心的研究表明多灶性并非疾病复发和死亡的风险因素,包含 14 项研究 6839 例 PTMC 的 meta 分析也发现,全甲状腺切除组和非全甲状腺切除组的总体复发率分别是 2.83% 和 2.84%,复发率并无统计学差异,全甲状腺切除并不降低 PTMC 的复发风险,PTMC 的非全甲状腺切除也可以是很好的选择。
浙江省肿瘤医院的理念是强调器官保留,有明确且严格的甲状腺全切指征,包括双侧癌、腺外侵犯、远处转移、双侧淋巴结转移以及侧颈淋巴结转移(非绝对)。随着国内外指南与共识的出台,大陆肿瘤医院头颈外科界一直坚持并实践「尽可能腺叶切除」。
罗渝昆教授:超声引导下射频消融——PTMC 的治疗新选择

图 4 罗渝昆教授
随着高分辨率超声及超声引导下穿刺活检技术的普及,甲状腺结节的检出率日益增加,其中恶性占 7% ~ 10%,90% 以上为乳头状癌。甲状腺结节的经典治疗方法包括手术、131 I 治疗、内分泌抑制治疗等。
近几年来,微创的热消融治疗成为关注焦点,热消融治疗是指在超声引导下,将热能直接作用于甲状腺结节或病变,以达到原位根除或毁损的目的,其中,射频热消融治疗是 PTMC 治疗的一种精准可视化的新方法。
那么应该如何选择适宜患者?罗渝昆教授认为,对于低危 PTMC 无淋巴结转移者,或甲状腺癌术后淋巴结转移,不能/不愿手术或 131I 治疗效果不佳的患者,可选择进行热消融治疗。
热消融的相对禁忌症则包括甲状腺微小癌颈部淋巴结转移者(首诊发现);病灶对侧声带功能不正常者(相对禁忌);严重凝血功能障碍;严重心肺疾病,严重高血压。
在进行甲状腺超声引导消融时,应进行必要的术前准备。罗渝昆教授与大家分享了具体操作步骤:
1、患者仰卧位,头部过伸,充分暴露颈前区;
2、常规消毒、铺巾;
3、利多卡因局麻:皮下及甲状腺前包膜外间隙;
4、超声检查,明确进针入路:内侧进入,较近原则,避开重要结构;
5、建立甲状腺被膜周围注射液性隔离带,保证手术安全性。
1692 个甲状腺癌消融治疗数据表明,48.7% 的患者术后 6 ~ 18 个月病灶消失,49.6% 的患者术后 18 个月局部仅见线状瘢痕,甲状腺乳头状癌 5 年的消融术后复发转移率为 3.6% 。因此,超声引导下射频消融治疗 PTMC 是一种安全、有效的治疗方式,为部分 PTMC 提供了新的治疗选择。
随后,滕卫平教授针对讨论内容提出了一系列热点问题,并基于指南进行了解答。美国疾病预防委员会对甲状腺癌筛查持反对态度。2015 年 ATA 指南正式推荐 PTMC 可以进行 AS,如需手术,小于 1 cm 肿瘤实施单叶切除,1 ~ 4 cm 的肿瘤可以进行单叶或全切除,另外,低危甲癌不主张用放射碘消融(RAI),也不推荐对其进行中央淋巴结预防性切除。
最后滕教授为该专题讨论做出总结,「对于 PTMC,能不筛查不筛查,能不穿刺不穿刺,能不手术不手术,能小切者不大切」,为临床医生解决了 PTMC 诊治中的疑惑。
想知道更多甲状腺领域学术知识?下载「丁香智汇APP」,点击「关注」-「关注更多」,找到「甲状腺书院」智汇号,来学习更多知识吧!